Россиянам известна история Васи Перевощикова — 9-летнего мальчика из Удмуртии, больного раком крови. Благотворители собрали деньги на дорогостоящее лечение для Васи, но помочь ему не успели. Ребенок нуждался в пересадке костного мозга, но на поиск зарубежного донора времени уже не было, а отечественный банк данных был еще слишком мал, чтобы найти подходящего человека. В феврале 2015-го Вася умер.
В память о мальчике, которому могли, но не успели помочь, российский Национальный регистр доноров костного мозга теперь носит его имя.
Над созданием регистра уже более 3 лет совместно работают благотворительное общество Русфонд и Санкт-Петербургский медуниверситет. До недавнего времени сдать кровь на анализ и войти в число потенциальных доноров могли только жители крупных городов европейской части России. С 2015 года такая возможность появилась и в регионах. Масштабные акции для желающих стать донорами прошли на Кавказе, на Дальнем Востоке. Прямо сейчас такую акцию принимают у себя Иркутск и Ангарск. До 14 ноября включительно сдать кровь на анализ можно в лабораториях «ИНВИТРО» — эта компания является партнером Русфонда в российских городах.

1 к 500
Помимо тяжелых раковых больных, в трансплантации костного мозга нуждаются люди, страдающие от гематологических (болезни крови), аутоимунных и некоторых генетических заболеваний. Часто это единственный способ спасти жизнь человека.
В некоторых случаях пациенту могут быть пересажены его собственные клетки костного мозга. Этот метод не влечет за собой иммунных осложнений, но эффективен далеко не при каждом диагнозе. Если человек не может «помочь себе сам», ему требуется максимально совместимый донор. Совместимость определяется некой «генетической родственностью» — схожестью наборов HLA-антигенов. У однояйцевых близнецов они совпадают почти полностью, у родных братьев и сестер — не больше, чем на половину, у родителей и детей — едва ли на четверть. Удивительно, но у донора и реципиента, иногда живущих в разных точках планеты и незнакомых между собой, показатели совместимости совпадают в гораздо большей степени, чем у ближайших родственников. Поэтому таких людей называют «генетическими близнецами».
При этом шанс найти совместимого донора среди соотечественников, как правило, гораздо выше, чем среди иностранцев. И тому есть уже есть подтверждения.
— Совпадения в зарубежном регистре составляют 1 к 10000. В российском — 1 к 500, — объясняет спецкор Русфонда Евгения Лобачева. — В нашем регистре сейчас порядка 57 тысяч человек, проведено уже 123 трансплантации.
Цифры приведены по состоянию на 7 ноября. Практически ежедневно они изменяются в сторону увеличения. И если еще один потенциальный донор в регистре — это пока только шанс на чье-то выздоровление, то каждая трансплантация — серьезная заявка на спасенную жизнь.
Из кости или из вены
По словам Евгении Лобачевой, за последнее время в российском обществе произошел огромный прогресс в отношении к вопросам донорства и трансплантации органов.
— Еще два года назад фраза «донорство костного мозга» повергала людей в ужас, — говорит представитель Русфонда. — Они думали, что речь идет о дроблении костей, прокалывании поясницы, часто путали костный мозг со спинным. Сейчас уровень осведомленности повышается, люди разбираются в вопросе и приходят в лабораторию осознанно.
Забор донорских клеток сегодня производится двумя способами: непосредственно из тазовых костей или из крови, взятой из вены. В первом случае процедура проводится под общим наркозом, во втором донору предварительно вводят препарат, способствующий выходу нужных клеток в кровоток. В обоих вариантах донор может испытывать дискомфорт, ломоту и боли в костях, но вреда здоровью это не принесет, а полное восстановление займет не более 3 недель. После консультации с врачом донор сам определяет, каким образом будет сдавать клетки. Он также волен вообще отказаться от сдачи костного мозга — на любом этапе процесса. Однако следует помнить, что отказ от донорства менее чем за 10 дней до предполагаемой пересадки равносилен убийству реципиента, который к тому моменту уже получит мощную химиотерапию, уничтожившую его кроветворную и иммунную системы.
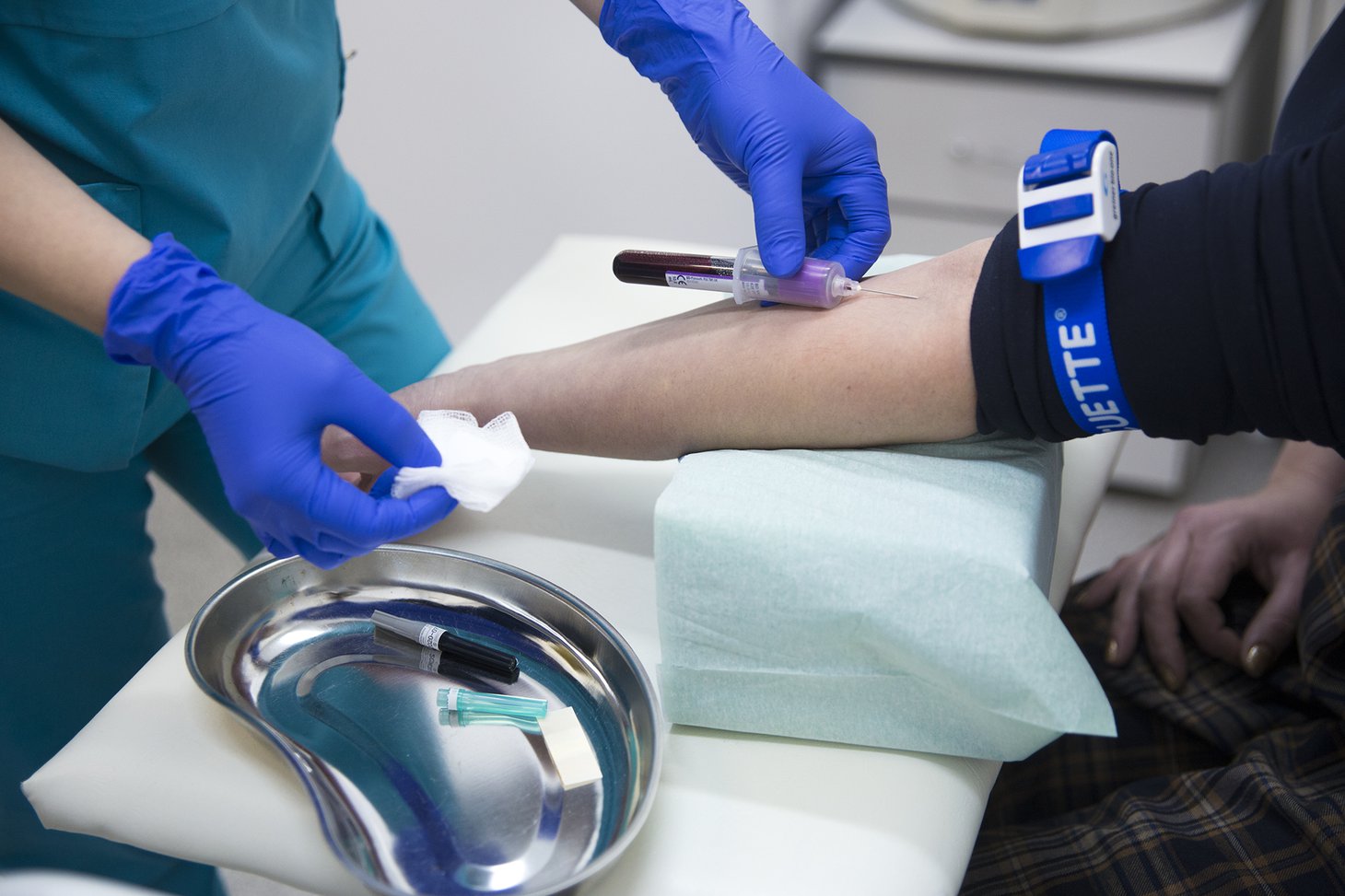
Донорские трансплантации костного мозга проводятся только в Москве, Санкт-Петербурге и Екатеринбурге. Возможно, в будущем в этот список войдет и Иркутск. С начала 2016 года у нас проводятся аутогенные трансплантации — когда пациенту пересаживают его собственные клетки. По словам главного гематолога Иркутской области Натальи Сараевой, все центры начинают именно с этого вида трансплантаций, и в Иркутской областной больнице для этого есть все необходимое. К настоящему моменту местные гематологи выполнили 3 подобные операции, их коллеги-онкологи — 4.
Наталья Сараева отмечает, что сегодня в Приангарье живут 5 человек, перенесших трансплантацию донорского костного мозга. Среди них есть и те, кто получил помощь от незнакомых людей. Однако встретиться с донорами им пока нельзя — по закону это станет возможно не раньше, чем через два года после трансплации, когда реципиент выйдет в стойкую ремиссию.
200 пробирок для Иркутска
В Иркутске и Ангарске акция для потенциальных доноров костного мозга стартовала 1 ноября. За 10 дней ее участниками стали 132 человек: 108 жителей областного центра и 24 ангарчанина. Всего в Иркутск прислали 200 пробирок для забора крови, но если они кончатся раньше срока, из Санкт-Петербурга приедет дополнительная партия.
— У нас очень ждали эту акцию, — рассказывает волонтер Русфонда в Иркутске, журналист Алена Корк. — И в городе достаточно просвещенной молодежи, людей среднего возраста, которые готовы в этом участвовать. Думаю, что все отправленные пробирки будут заполнены.
Процедура взятия крови на HLA-типирование ничем не отличается от обычной сдачи крови из вены — жгут на плечо, просьба поработать кулачком, укол. Девяти миллитров будет достаточно для определения генотипа.
По окончании акции заполненные пробирки отправятся в Санкт-Петебург, где находится единственная лаборатория, выполняющая анализы для национального регистра. Кто-то из потенциальных доноров уже в ближайшее время может получить просьбу помочь — приехать в город, где живет реципиент, пройти полное медицинское обследование и сдать костный мозг. Кому-то позвонят через год или через три, или не позвонят вообще. Потенциальный донор числится в базе до достижения 60 лет — это предельный возраст, когда человек может поделиться клетками костного мозга.

— Я боюсь уколов и вида крови, — признается одна из участниц акции. — Но если ДНК определяет не только внешность человека, но и его характер и привычки, вероятно, мой генетический близнец тоже всего это боится. Но у него в случае тяжелой болезни уже нет выбора, а у меня есть.
Гематолог Наталья Сараева объясняет, что у ученых пока нет данных, которые бы однозначно говорили о такой схожести совместимых донора и реципиента. Это могут быть люди разного пола и даже с разной группой крови. Однако медицине известны случаи, когда после трансплантации группа крови реципиента менялась на ту, с которой живет донор.
Те, кому довелось присутствовать при трогательном событии — встрече доноров и реципиентов — отмечают, что такие люди действительно бывают очень похожи друг на друга внешне. Такие встречи-знакомства регулярно проводятся за рубежом, при больших трансплантационных центрах. В силу того, что российский национальный регистр существует совсем недавно, установленный законом срок в два года после большинства трансплантаций еще не истек. Поэтому встречи российских пар донор-реципиент пока единичны. Но уже совсем скоро их станет гораздо больше.
Работа на пожертвования
Донором костного мозга может стать не каждый. Для процедуры есть целый ряд ограничений, помимо возрастных. Абсолютными противопоказаниями являются хронические заболевания, резекции любых органов, даже вылеченные гепатиты В и С, онкология и некоторые другие диагнозы. Однако есть другой способ помочь — сделать пожертвование на развитие Национального регистра доноров костного мозга. Оформить перевод или регулярную помощь можно на сайте Русфонда.
Типирование одного донора обходится примерно в 14 тысяч рублей. Таким образом, чтобы пополнить регистр хотя бы на тысячу доноров, требуется очень значительная сумма. Пока вся работа финансируется исключительно из средств благотворителей — частных лиц и компаний.
В Русфонде объясняют, что многие зарубежные регистры создавались по той же схеме – на деньги пожертвователей, без государственного финансирования. Это не помешало им собрать обширные базы данных, в которых сегодня находят доноров люди из разных стран мира. Такие регистры практически вышли на самоокупаемость. У российского национального регистра есть все шансы повторить этот успешный опыт.
Юлия Смирнова, ИА «Иркутск онлайн»










-

slobo
15 ноября 2016 в 10:27
Чтобы оставлять реакции нужно авторизоваться
Загрузить комментарииочень странно, что мне отказали только от того, что была операция по удалению аппендицита.